 W ciągu ostatnich kilkudziesięciu lat wyniki przeżycia dzieci chorych na ostrą białaczkę limfoblastyczną (ALL) znacznie wzrosły i obecnie ok 90% dzieci ma szansę na pełne wyleczenie. Na taki wynik miało wpływ wiele zmian wprowadzonych w standardach opieki nad chorymi i kolejnych protokołach leczenia, m.in. terapia ukierunkowana na centralny układ nerwowy (OUN), zaawansowane badania genetyczne, rozpoznawanie cech biologicznych, klinicznych i odpowiedzi na leczenie (wczesna stratyfikacja do grup ryzyka).
W ciągu ostatnich kilkudziesięciu lat wyniki przeżycia dzieci chorych na ostrą białaczkę limfoblastyczną (ALL) znacznie wzrosły i obecnie ok 90% dzieci ma szansę na pełne wyleczenie. Na taki wynik miało wpływ wiele zmian wprowadzonych w standardach opieki nad chorymi i kolejnych protokołach leczenia, m.in. terapia ukierunkowana na centralny układ nerwowy (OUN), zaawansowane badania genetyczne, rozpoznawanie cech biologicznych, klinicznych i odpowiedzi na leczenie (wczesna stratyfikacja do grup ryzyka).
Na podstawie wieloletnich doświadczeń obecne protokoły leczenia ALL są tak modyfikowane, aby obniżyć toksyczność terapii w celu zmniejszenia późnych efektów niepożądanych, przy jednoczesnym zachowaniu jak najwyższej skuteczności leczenia. Niestety wielolekowa terapia wiąże się ze zwiększonym ryzykiem wystąpienia różnych problemów zdrowotnych, takich jak zaburzenia neurologiczne, sercowe, hormonalne i społeczne / psychiczne oraz wtórne nowotwory złośliwe. W znacznej wiekszości przypadków powikłania mają łagodny charakter, jednak rodzic powinien być świadomy, na co powinien zwrócić uwagę po zakończeniu leczenia. Ważne jest więc, aby omówić z lekarzem jakie mogą wystąpić objawy, kiedy i jak reagować oraz jakie i jak często wykonywać badania kontrolne.
W tym roku wyszło obszerne podsumowanie (LINK), opisujące najczęściej występujące późne skutki uboczne zaobserwowane wśród osób chorujących na ALL w dzieciństwie. Autorzy wyjaśniją także przyczyny ich powstawania i częstość ich występowania. W tym artykule przedstawię Wam najważniejsze wnioski z tej pracy.
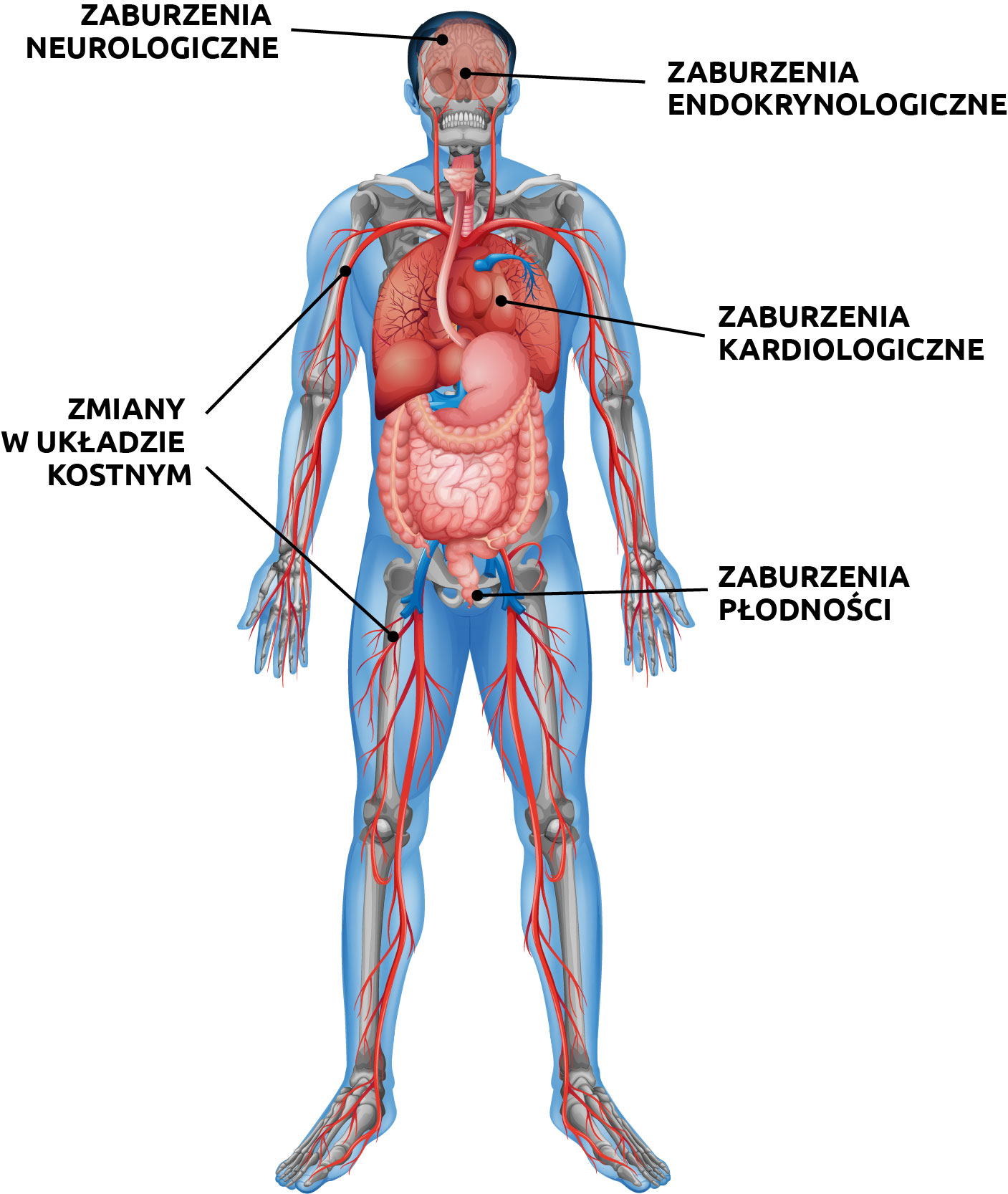
Najczęściej występującymi odległymi działaniami niepożądanymi, które zależą od intensywności terapii są:
1. zaburzenia neurologiczne– występują wśród 20-40% wyleczonych
2. zaburzenia kardiologiczne – 10-36% (wg. obecnych protokołów ryzyko spada do 0,5-10%)
3. zaburzenia endokrynologiczne – 12-28%
4. zmiany w układzie kostnym – 1-38%
5. wtórne nowotwory – 1-6%
6. problemy społeczne/psychologiczne – brak dokładnych danych
Pozostałe skutki uboczne mogą obejmować układ oddechowy, zęby, skórę.
Ad. 1. ZABURZENIA NEUROLOGICZNE
Ostatnie obserwacje osób leczonych współczesnymi protokołami opartymi tylko na chemioterapii wykazują zwiększone ryzyko późnych efektów neurokognitywnych u 20% -40% osób, które były leczone na ALL w dzieciństwie. Mogą one obejmować:
• problemy z uwagą
• upośledzoną czynność wzrokowo-ruchową
• zmniejszoną szybkość przetwarzania i upośledzoną pamięć roboczą
• zmęczenie
• zaburzenia snu
Objawy te mogą wpływać na osiągnięcia edukacyjne i jakość życia, a ich przyczyna leży nie tylko w stosowanych lekach, ale także długiej hospitalizacji. Elementy terapii wpływające na problemy neurologiczne to przede wszystkim terapie ukierunkowane na OUN (radioterapia (CRT) i/lub chemioterapia IT), ale także: metotreksat, kortykosteroidy, winkrystyna. Obecne protokoły jednak znacznie zmniejszyły ilość pacjentów poddawanych radioterapii oraz zredukowały jej dawki, co może wpłynąć na ograniczenie tych problemów.
Ad. 2. ZABURZENIA KARDIOLOGICZNE
Na ryzyko późnego działania kardiotoksycznego chemioterapii narażone są dzieci po ALL, zwłaszcza po leczeniu antracyklinami (Daunorubicyna, Doxocyklina). Najpoważniejsze możliwe problemy to zaistoinowa niewydolność serca, nieprawidłowości zastawki serca, zawał serca i zapalenia nabłonka serca, nadciśnienie. Objawy mogą pojawić się w pierwszym roku leczenia lub dużo później, a diagnoza często stawiana jest wiele lat po zakończeniu leczenia.
Ryzyko choroby zależy od dawki, częstość pojawienia się niewydolności serca wynosi:
– ≤10% u pacjentów leczonych skumulowanymi dawkami antracyklin poniżej 500 mg / m2
– 36% dla dawek> 600 mg / m2 (takich dawek już praktycznie żadne dziecko nie dostaje)
Pozostałe czynniki zwiększające ryzyko pojawienia się zaburzeń kardiologicznych to:
• wiek <5 lat
• płeć żeńska
• wcześniej istniejącą chorobą serca
• radioterapia śródpiersia
Ostatnie protokoły mają zmniejszone skumulowane dawki u pacjentów z SR, aby zmniejszyć występowania późnych zaburzeń czynności serca. Obecnie dzieci leczone na ALL przyjmują od 180-240 mg/mkw (grupa SR i MR) do 330 mg/mkw (grupa HR) kardiotoksycznych antracyklin (DNR i DOX). W przypadku zastosowania dawek skumulowanych > 300 mg / mkw ryzyko klinicznej niewydolności serca w wieku 20 lat oszacowano na prawie 10%, ale w przypadku stosowania dawek <300 mg / mkw przewidywane ryzyko spadło do 0,5%.
Dlatego konieczne jest monitorowanie wszelkich późnych skutków sercowych u dzieci po leczeniu ALL, aby zapobiec rozwojowi niewydolności serca.
Ad. 3. ZABURZENIA ENDOKRYNOLOGICZNE
Moga one obejmować:
• niedobory hormonów (najczęściej po radioterapii (CRT), która nie tylko uszkadza podwzgórze, ale także bezpośrednio wpływa na wzrost szkieletu, powodując opóźnienie wzrostu; im niższa dawka CRT tym mniejsze ryzyko powikłań)
• otyłość
• bezpłodność (szczególnie po radioterapii czaszki wysoką dawką w młodym wieku, u chłopców dodatkowo przy napromienianiu jąder, a u dziewczynek jajników i środkach alkilujących t.j. CPM, )
Wg. pierwszego Europejskiego badania kohortowego na dorosłych (LINK), którzy przeżyli ALL w dzieciństwie i byli średnio 20 lat od rozpoznania, aż 75% kobiet i 72% mężczyzn miało dzieci.
Broszury o płodności dzieci po leczeniu onkologicznym (wydane przez Berlińskie Stowarzyszenie Onkologiczne):
• płodność chłopców – LINK
• płodność dziewczynek – LINK
Ad. 4. ZMIANY W UKŁADZIE KOSTNYM
Zmiany w metabolizmie kości mogą obejmować takie objawy jak:
– ból
– złamania
– zmniejszenie gęstości mineralnej kości (tzw. BMD – bone mineral density)
– przewlekłe upośledzenie funkcji kości
Leczenie MTX wysokimi dawkami, merkaptopuryną, glukokortykoidami przez 2-3 lata oraz CRT, a także niskie spożycie wapnia, zmniejszona aktywność fizyczna i otyłość to tylko niektóre z czynników prowadzących do niskiego BMD. W ciągu pierwszych 2 lat po zaprzestaniu terapii ALL najczęściej następuje powrót do prawidłowej masy kostnej.
Najsilniejszym czynnikiem ryzyka utrzymującego się niskiego BMD w młodym wieku dorosłym są wysokie dawki (≥24 Gy) promieniowania czaszki lub czaszki i kręgosłupa, które wiązało się z ok. 2-krotnie większym ryzykiem w porównaniu z brakiem ekspozycji na promieniowanie czaszki. Obecnie jednak stosowane dawki są dużo niższe.
Częstość występowania objawowej martwicy kości wykazuje ogólną zmienność, przy czym w literaturze odsetek ten wynosi od 1% do 38%. Kortykosteroidy mogą prowadzić do uszkodzenia głowy kości udowej i rzadziej obciążenia głowy kości ramiennej (także martwicy).
Ad. 5. WTÓRNE NOWOTWORY
Czynniki zwiększającymi ryzyko pojawienia się nowotworu wtórnego są:
• radioterapia (głównie guzów litych)
• antracykliny, etopozyd i środki alkilujące (Cyklofosfamid, Ifosfamid, Busulfan)
Po leczeniu ALL zwiększa się ryzyko wystąpienia zespołu mielodysplastycznego (MDS), ostrej białaczki szpikowej (AML), raka sutka, czerniaka, guzów OUN i chłoniaków nieziarniczych, a także raka ślinianki przyusznej i tarczycy.
Łączna częstość występowania nowotóru wtórnego u dzieci, które przeżyły ALL, wynosi od 1% do 11%, w zależności od zastosowanego schematu leczenia i czasu obserwacji. Są to najczęściej nowotwory skóry (43%) i OUN (31%). Większość wtórnych nowotworów skóry to raki podstawnokomórkowe, natomiast 70% zgłoszonych nowotworów OUN to oponiaki. Obecnie stosowana dawka 12 Gy, zmniejszona w porównaniu do poprzednich protokołów, prawdopodobnie zmniejszy ryzyko guzów OUN, ale brak jest jeszcze danych z uwagi na krótki czas stosowania w obecnych protokołach.
Ad. 6. PROBLEMY SPOŁECZENE/PSYCHOLOGICZNE
W badaniu oceniającym udział zaburzeń neurokognitywnych w poziomie jakości życia stwierdzono, że 25% obserwowanych osób, które przeżyły ALL, znajduje się poniżej progu niskiej jakości psychospołecznej (głównie płci męskiej). Osoby te trzy razy częściej miały werbalne deficyty w zdolnościach poznawczych i zmniejszone umiejętności integracji wzrokowo-ruchowej. Status społeczno-ekonomiczny rodziny odgrywa rolę w określaniu jakości życia u dzieci chorujących na ALL. W szczególności stwierdzono związek między niskim dochodem gospodarstwa domowego a gorszą fizyczną, a także emocjonalną i społeczną jakością życia.